
|
|
Dialektisch Behaviorale Therapie: Selbstwert
|
Das neue Modul 'Selbstwert' wurde bislang im Rahmen der DBT in der Universitätsklinik Freiburg und in der Charité in Berlin erprobt. Entwickelt wurde das Gruppenmodul zur Stärkung des Selbstwertes bei Patientinnen mit Borderline-Persönlichkeitsstörung von Gitta A. Jacob, Harald Richter, Claas-Hinrich Lammers, Martin Bohus und Klaus Lieb. Es wird weiterhin auf seine Wirksamkeit hin getestet, bis es endgültig Bestandteil der DBT sein wird. Die aktuelle Fassung haben wir freundlicherweise von Gitta Jacob, Universitätsklinik Freiburg, erhalten.
Die Darstellung des Moduls auf dieser Seite ist unser eigenes Bemühen, das Selbstwert-Modul und dessen Zielsetzungen vorzustellen. Wesentlich in bezug auf Borderline-Patientinnen erscheint uns der Zusammenhang zwischen invalidierendem Umfeld, Selbstinvalidierung und Selbstwert.

Bislang stehen der Verhaltenstherapie kaum Interventionen zur Verfügung, die explizit der Stärkung des Selbstwertes dienen. Dennoch gibt es einige geeignete verhaltenstherapeutische Interventionen, die den Selbstwert impliziert steigern (G. A. Jacob, H. Richter, C.-H. Lammers, M. Bohus, K. Lieb, 2006, in Druck).
- Training sozialer Kompetenzen
- Selbstmanagement-Therapie sensu Kanfer et. al, 2000 (Erreichung eigener Ziele und Reduktion eigener Schwächen)
- Ressourcenorientierung
- Aufbau angenehmer Aktivitäten
- Kognitive Umstrukturierung
- Arbeit an Werten z.B. sensu Kanfer, 2000
(G. A. Jacob, H. Richter, C.-H. Lammers, M. Bohus, K. Lieb, 2006, in Druck)
|
Die zunächst heterogen wirkende Liste von Interventionen lässt sich inhaltlich zusammenfassen in die folgenden Bereiche (1) Erweiterung von Kompetenzen, (2) Förderung von angenehmen Erlebnissen mit der eigenen Person und (3) Änderung von Bewertungen (Abb. 1) (G. A. Jacob, H. Richter, C.-H. Lammers, M. Bohus, K. Lieb, 2006, in Druck).
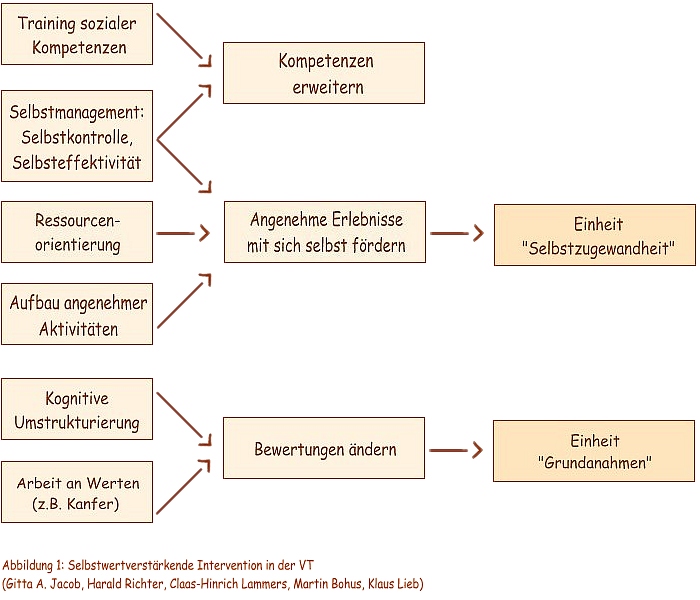
In der Moduleinheit 'Arbeit an dysfunktionalen Grundannahmen' wird die Änderung von Bewertungen verfolgt und in der Moduleinheit 'Selbstzugewandtheit' die Förderung von Selbstzuwendung (G. A. Jacob, H. Richter, C.-H. Lammers, M. Bohus, K. Lieb, 2006, in Druck).
Borderline-Patientinnen weisen sehr stereotyp extrem negative Grundannahmen auf (G. A. Jacob, H. Richter, C.-H. Lammers, M. Bohus, K. Lieb, 2006, in Druck). Zudem zeigen sie ein dauerhaftes Muster der Selbstinvalidierung (Marsha Linehan, 1996a, S. 8 u. S. 51). Es fällt ihnen schwer, etwas gutes für sich zu tun, da sie unter massiven Scham- und Schuldgefühlen leiden, wenn sie das tun (G. A. Jacob, H. Richter, C.-H. Lammers, M. Bohus, K. Lieb, 2006, in Druck). In einer Gruppe mit anderen Betroffenen, die sie gleichen Probleme haben wie sie selbst, erhalten sie auch von ihnen Unterstützung und können sich gegenseitig motivieren sowie über ihre Scham- und Schuldgefühle sprechen (G. A. Jacob, H. Richter, C.-H. Lammers, M. Bohus, K. Lieb, 2006, in Druck).

Menschen mit einer Borderline-Persönlichkeitsstörung leiden ganz besonders unter einem niedrigen Selbstwertgefühl, unter Selbsthass und Selbstverletzendem Verhalten. Ihr Selbstbild ist sehr unbeständig und sie neigen in besonderem Maße zu Selbstentwertung bzw. Selbstinvalidierung (G. A. Jacob, H. Richter, C.-H. Lammers, M. Bohus, K. Lieb, 2006, in Druck). Marsha Linehan beschreibt die Selbstinvalidierung der Patientinnen folgendermaßen:
Selbst-Entwertung: Tendenz, die eigenen emotionalen Reaktionen, Gedanken, Überzeugungen und Verhaltensweisen zu entwerten oder nicht anzuerkennen. Unrealistisch hohe Standards und Anforderungen an die eigene Person. Kann ausgeprägte Scham, Selbsthass und auf sich selbst gerichtete Wut beinhalten (Marsha Linehan, 1996a, S. 8).
Die Borderline-Patientinnen verlangen nicht Erreichbares von sich, gehen hart mit sich ins Gericht. Sie begegnen sich mit Selbstverachtung oder sogar mit Selbsthass. Das Selbstverletzende Verhalten und die instabile Identität sind deutliche Zeichen ihres niedrigen Selbstwertgefühls. Die intensive Wut der Betroffenen kann sich in Form von Selbsthass zeigen (G. A. Jacob, H. Richter, C.-H. Lammers, M. Bohus, K. Lieb, 2006, in Druck).
Ihre eigenen unbarmherzigen Forderungen an sich selbst, müssen zwangsläufig zum Versagen führen, worauf sie mit weiterer heftiger Selbstverachtung reagieren.
Erschwerend ist, dass Betroffene kein Vertrauen in die eigene Gefühlswahrnehmung haben, sie haben gelernt diese entweder als falsch zu interpretieren oder zu unterdrücken. Ebenso neigen sie dazu, eigene Affekte, Gedanken, Gefühle und Verhalten als inanäquat wahrzunehmen und zu leugnen. In den meisten Fällen richten sie unrealistisch hohe Erwartungen an sich selbst. Dadurch nehmen sie sich selbst gegenüber eine invalidierende Position ein. Diese Erwartungshaltung führt zu einem unvermeidbarem Versagen, dem mit Scham, Wut und Hass gegen sich selbst begegnet wird (Alice u. Martina Sendera, 2005, S. 18).
Auch eine komorbide Magersucht oder Bulimie der Betroffenen spiegelt einen sich selbst gegenüber unversöhnlichen Perfektionismus wieder. Die Wahrnehmung des eigenen Körperbildes ist deutlich verzerrt und zeugt ebenso von einem niedrigen Selbstwertgefühl der Betroffenen. Erleben sie sich als fett, befinden sie ihre Mitmenschen als deutlich untergewichtig oder normalgewichtig. Während eine Magersucht unübersehbar ist, so kann das Leiden einer bulimischen Borderline-Patientin für ihre Mitmenschen völlig unerkannt bleiben. Auch dies gibt ihre selbstinvalidierende Haltung wieder. Magersüchtige Menschen zeigen Perfektionismus in allen Lebensbereichen (Günter Niklewski u. Rose Riecke-Niklewski, 2003, S. 75). Mit ihrer Essstörung bringen sie sich in Lebensgefahr. Sie sind ständig mit der Sorge beschäftigt, zu dick zu sein. Während die Magersucht eher seltener ein Symptom von Borderline-Patientinnen ist, so leiden mehr Betroffene unter Bulimie. Der völlige Kontrollverlust in Form von Fressanfällen muss sofort ungeschehen gemacht werden und unbedingt im Verborgenen bleiben. Sie erleben sich als schwach unfähig und ausgeliefert, wertlos. Emotionale Krisen sind vorprogrammiert (Günter Niklewski u. Rose Riecke-Niklewski, 2003, S. 74).
Die Selbstinvalidierung von Borderline-Patientinnen ist aus biografischer Sicht verständlich. Sie führen weiter, was ihnen in ihrem invalidierenden Umfeld mitgegeben wurde. Nun entwerten sie sich, ihre Leistungen und ihre Gefühlsäußerungen selbst.
Sich etwas gutes zu tun oder eine Wertschätzung der eigenen Person anzunehmen, kann bei den Betroffenen massive Scham- und Schuldgefühle verursachen. Es dürfte daher verständlich sein, dass die Patientinnen mit heftigem Widerstand reagieren können. Die Anwesenheit anderer Betroffener erleichtert ihnen das Sprechen über ihre Scham- und Schuldgefühle, da sie sich von den anderen Teilnehmerinnen eher verstanden fühlen.
Im Modul 'Selbstwert' werden der Abbau dysfunktionaler Grundannahmen und eine wertschätzende Haltung sich selbst gegenüber vermittelt, die angenehmen Aktivitäten praktisch geübt und können in den Alltag integriert werden.

Zu Beginn steht die Arbeit an den dysfunktionalen Grundannahmen, da dies die Voraussetzung dafür ist, dass die Patientinnen praktisch Schritte in Richtung eines freundlichen und wertschätzenden Umgangs mit sich unternehmen können. Dazu gehört auch das Vermitteln der deutlichen Diskrepanz zwischen Selbst- und Fremdwahrnehmung, was in der Gruppe durch die Teilnehmerinnen gut durchführbar ist, da diese den einzelnen Patientinnen realistische und ermutigende Rückmeldungen geben können. Die Patientinnen lernen auch Vorteile der bisherigen dysfunktionalen Grundannahmen zu erarbeiten sowie der aus einer Veränderung der dysfunktionalen Grundannahmen resultierenden Verhaltensweisen.
Vorteile einer Beibehaltung dysfunktionaler Grundannhamen
|
Vorteile einer Veränderung dysfunktionaler Grundannahmen
|
- Gewohnheit
- Sicherheit
- schützen vor Anforderungen und Verpflichtungen
- sch&ützen vor Enttäuschungen
|
- Bessere Möglichkeiten der Selbstentfaltung
- Reduktion von Problemen in Beziehungen
- Reduktion von psychischem Leid
|
Tabelle 1: Typische Argumente, die pro und contra die Beibehaltung von dysfunktionalen Grundannahmen vorgebracht werden (G. A. Jacob, H. Richter, C.-H. Lammers, M. Bohus, K. Lieb, 2006, in Druck)
Wenn die Patientinnen sensibilisiert sind, ihre eigenen dysfunktionalen Grundannhamen zu identifizieren, üben sie als Hausaufgabe in kleinen Schritten Handlungen einzusetzen, die den dysfunktionalen Grundannhamen entgegenstehen. Diese werden von den Patientinnen protokolliert und in der Gruppe ausführlich besprochen.
Grundannahme
|
Vorschläge für entgegengesetzte Handlungen
|
| "Ich bin nichts wert" |
sich zeigen durch Äußeres oder unerwartete Freundlichkeit, anderen Komplimente machen |
| "Ich bin inkompetent" |
eine Aufgabe übernehmen, einen Vorschlag machen, einen Tipp geben, im Tagesrückblick positive Aussagen über die eigene Person suchen |
| "Ich werde nicht gemocht" |
Kontakt herstellen, jemanden zu einer gemeinsamen Aktivität auffordern, mit jemandem ein Gespräch anfangen |
| "Nähe ist gefährlich" |
auf kontrollierte Art Nähe herstellen, z.B. mit jmd. Musik machen, alten Menschen helfen, zu anderen freundlich sein, gemeinsame Aktivitäten mit anderen unternehmen (spazieren gehen, spielen) |
Tabelle 2: Beispiele für Handlungen gegen Grundannahmen (G. A. Jacob, H. Richter, C.-H. Lammers, M. Bohus, K. Lieb, 2006, in Druck)
Die Betroffenen stellen häufig überzogene und perfektionistische Erwartungen an sich, während sie bei anderen Menschen weitaus großzügiger sind (G. A. Jacob, H. Richter, C.-H. Lammers, M. Bohus, K. Lieb, 2006, in Druck). Für sie ist es daher zu überlegen, ihre Leistungsanforderungen an sich selbst herunterzuschrauben und realtischer zu gestalten.
Der Selbstwert eines Menschen entwickelt aus einer Vielzahl von Selbstbeurteilungen und ist daher nicht statisch. Die Betroffenen können somit nur in kleinen Schritten ihr Selbstwertgefühl verbessern (G. A. Jacob, H. Richter, C.-H. Lammers, M. Bohus, K. Lieb, 2006, in Druck).

Hier geht es um ganz praktische Schritte der Selbstzugewandheit, wobei einerseits positive selbstbezogene Kognitionen gefördert sowie auf der Verhaltensebene die Hinwendung zu eigenen Bedürfnissen und der Aufbau angenehmer Aktivitäten (G. A. Jacob, H. Richter, C.-H. Lammers, M. Bohus, K. Lieb, 2006, in Druck). Was sich so selbstverständlich anhören mag, ist für Borderline-Patientinnen eine große Herausforderung.
Den Patientinnen fällt es schwer, selbstbezogene postive Kognitionen anzunehmen und für sich zuzulassen, da dies für mit starken Schamgefühlen verbunden und damit ersteinmal hochaversiv ist. Ihnen ist oft nicht bewusst, wie hoch ihre Ansprüche ihren eigenen Leistungen gegenüber sind und wie stark die hohen Standards ihrer Selbstbewertungen von denen für andere Menschen abweichen (G. A. Jacob, H. Richter, C.-H. Lammers, M. Bohus, K. Lieb, 2006, in Druck). Diese Thematik wird in der Einheit zu negativen Grundannhamen bereits diskutiert und an dieser Stelle nocheinmal aufgegriffen (G. A. Jacob, H. Richter, C.-H. Lammers, M. Bohus, K. Lieb, 2006, in Druck).
Die Patientinnen können durch die Veränderungen zu einem positiveren Selbstbild bef&ürchten, für arrogant gehalten zu werden, wenn sie es wagen ihre Ansprüche an sich selbst zu korrgieren und niedriger zu halten. Sie haben das übernommen, was sie in ihrem invalidierenden Umfeld gelernt haben und was ihnen abverlangt wurde. Demgegenüber errscheint es ihnen vermutlich völlig abwegig, etwas gutes über sich zu denken oder zu sagen. Ihren Erfahrungen und ihrer Selbstinvalidierung entsprechend gehen sie davon aus, dass zukünftig andere Menschen enttäuscht oder unzufrieden mit ihnen sein werden. In dieser Einheit wird ihnen daher auch vermittelt, dass die erst übermächtigen Schamgefühle mit zunehmenden und regelmäßigen Einüben positiver selbstbezogener Kognitionen nachlassen wird (G. A. Jacob, H. Richter, C.-H. Lammers, M. Bohus, K. Lieb, 2006, in Druck). Ihre Aufgabe für zu Hause ist es, abends darüber nachzudenken und dies zu protokollieren, was ihnen an diesem Tag gut gelungen ist und was es positives über sie zu sagen gibt. In der folgenden Stunde werden die Ergebnisse ausführlich besprochen, damit alle Teilnehmerinnen davon profitieren können (G. A. Jacob, H. Richter, C.-H. Lammers, M. Bohus, K. Lieb, 2006, in Druck).
Nun geht es daran, dass die Patientinnen einen achtsamen freundlichen Umgang mit sich selbst erlernen und, dass sie beginnen etwas für sie selbst angenehmes zu unternehmen oder zu machen. Diesbezüglich ist ihrer Phantasie keine Grenze gesetzt, solange diese Aktivitäten nicht selbstschädigend sind.
Die Einbeziehung der Achtsamkeit findet zunehmend Eingang in die Verhaltenstherapie. Der achtsame freundliche Umgang mit sich selbst beinhaltet mehrere Schritte, die anhand des Akronyms InSEL verdeutlicht werden (G. A. Jacob, H. Richter, C.-H. Lammers, M. Bohus, K. Lieb, 2006, in Druck).
Achtsam für die eigenen Bedürfnisse zu sein kann praktisch bedeuten, sich wärmer oder bequemer anzuziehen, sich gemütlich und in Ruhe zum Essen hinzusetzen oder etwas sinnvolles zu tun, um nachts schlafen zu können (G. A. Jacob, H. Richter, C.-H. Lammers, M. Bohus, K. Lieb, 2006, in Druck).
| In |
Innere Aufmerksamkeit |
= Zuwendung zu einem Aspekt der aktuellen Tätigkeit, z.B. mit der Frage "in welcher Haltung sitze ich gerade?" |
| S |
Situation bewerten |
= Bewertung des Aspekts im Zentrum der Aufmerksamkeit, im Fall des Sitzens mit der Frage "ist das bequem für mich?" |
| E |
Experimentieren |
= Testen oder Überlegen von Alternativen, z.B. im Falle einer unbequemen Sitzhaltung entsprechende Haltungsänderung |
| L |
eine gute Lösung finden |
= Durchführung einer positiv bewerteten Alternative, z.B. bewusste Einnahme einer bequemeren Sitzhaltung |
Tabelle 4: InSEL als Akronym für den achtsam freundlichen Umgang mit sich selbst (G. A. Jacob, H. Richter, C.-H. Lammers, M. Bohus, K. Lieb, 2006, in Druck)
Neben der leichten Merkbarkeit des Akronyms 'InSEL' kann dies für einen Ort, eine Insel stehen, wo man den achtsamen freundlichen Umgang mit sich selbst alleine übt und keine Unterstützung von anderen Menschen notwenig ist, um dies zu praktizieren. Oft haben Menschen mit einer Borderline-Persönlichkeitsstörung erhebliche Probleme damit, sich selbst etwas gutes zu tun, wenn andere Menschen involviert sind. Sie können sich beliebig verschiedene Übungen aussuchen, die sie protokollieren und anschließend in der Gruppe besprechen (G. A. Jacob, H. Richter, C.-H. Lammers, M. Bohus, K. Lieb, 2006, in Druck).
Diese Einheit geht aber über die achtsame Wahrnehmung des Augenblicks hinaus, da zukünftige Aktivitäten im Voraus geplant und auch ggf. mit anderen Menschen zusammen unternommen werden (G. A. Jacob, H. Richter, C.-H. Lammers, M. Bohus, K. Lieb, 2006, in Druck).
Für die Teilnehmerinnen ist es meist neu ersteinmal sehr schwierig ihre Bed&ürfnisse überhaupt wahrzunehmen und zu erkennen und dann die anfangs intensiven Schamgefühle auszuhalten, bei dem Versuch, sich eigenen Bedürfnissen zuzuwenden Oft sind sie auch unsicher, welches Maß an Bedürfniserfüllung angemessen ist (G. A. Jacob, H. Richter, C.-H. Lammers, M. Bohus, K. Lieb, 2006, in Druck). Das haben sie bislang nicht gelernt, was sich meist aber auch nicht eindeutig und für alle Situationen festelegen lässt. Es geht also um das Erlernen eines situativen Abwägens, was jetzt gerade möglich ist, nicht um ein rücksichtsloses Durchsetzen von maximaler Bedürfnisbefriedigung. Das erfordert, sich mit den Mitmenschen darüber auszutauschen, wenn diesbezüglich in einer Situation Unsicherheit besteht.
Fallbeispiel Diskussion über Bedürfnisse: Beim Vorstellen des achtsamen freundlichen Umgangs mit sich selbst äußert eine Patientin, dass sie aktuell sehr müde sei und ein starkes Bedürfnis nach Schlaf habe. In der Diskussion ergibt sich Einigkeit darüber, dass nicht angemessen wäre, sich aus der am frühen Nachmittag stattfindenden Gruppentherapie zum Schlafen zu verabschieden. Als situationsangemessene Alternative wird vorgeschlagen, dass die Teilnehmerin aufstehen und das Fenster öffnen kann, um sich etwas Bewegung, frische Luft und mehr Wachheit zu verschaffen (G. A. Jacob, H. Richter, C.-H. Lammers, M. Bohus, K. Lieb, 2006, in Druck).
Im Modul 'Zwischenmenschliche Fähigkeiten' wird auf das sich Absprechen und Einigen mit anderen Menschen ausführlich eingegangen (G. A. Jacob, H. Richter, C.-H. Lammers, M. Bohus, K. Lieb, 2006, in Druck).
Um an die geplanten Übungen zu denken, können die Teilnehmerinnen ein Symbol für Selbstzugewandtheit einsetzen. Das können beispielsweise Kuscheltiere sein oder aber ganz andere unterschiedliche Symbole. Diese sollten einen postiv-ermutigenden und aktivierenden Charakter aufweisen (G. A. Jacob, H. Richter, C.-H. Lammers, M. Bohus, K. Lieb, 2006, in Druck). Thich Nhat Hanh schlägt für das Halblächeln am Morgen, einer Achtsamkeitsübung ebenfalls vor, sich dafür ein Symbol zu schaffen, das morgens direkt an die Übung erinnert (Thich Nhat Hanh, 2001, S. 105-106). Diese Übung findet sich in geringfügig abgewandelter Form im Modul 'Stresstoleranz' auf Arbeitsblatt 3 (Marsha Linehan, 1996b, S. 195). Damit vergleichbar ist das Symbol, das an den selbstzugewandten und achtsamen Umgang mit sich selbst erinnert.

Borderline-Patientinnen nennen zwar oft eine Förderung ihres Selbstwertgefühls als wichtiges Therapieziels, haben aber dann erhebliche Schwierigkeiten, geplante postive Aktivitäten tatsächlich umzusetzen.
Dieser Widerstand liegt, wie in Verhaltensanalysen immer wieder deutlich wird, häfig in teufelskreisartigen selbstabwertenden Kognitionen begründet, die oft verbunden mit starken Schuld- und Schamgefühlen auftreten. Es ist eine wichtige Voraussetzung für die Durchführung des Selbstwert-Moduls, diesem Phänomen Rechnung zu tragen. Daher wird großer Wert auf motivationsfördernde Strategien gelegt und zudem eine möglichst niedrigschwellige, angstreduzierende Gestaltung der Interventionen angestrebt (G. A. Jacob, H. Richter, C.-H. Lammers, M. Bohus, K. Lieb, 2006, in Druck).
Motivationsförderung und Angstreduktion sind dabei miteinander verbunden und werden daher im Selbstwert-Modul nicht getrennt behandelt. Für die Umsetzung erscheinen vier Punkte dafür relevant:
(1) Ein offensiver Umgang mit Gefühlen von Schuld, Scham und Selbstverachtung,
(2) eine realistische Zieldefinition, die dem Selbstbild der Patientinnen Rechnung trägt,
(3) die Nutzung der Gruppenressourcen sowie
(4) der Einsatz von Humor (G. A. Jacob, H. Richter, C.-H. Lammers, M. Bohus, K. Lieb, 2006, in Druck).
(1) Offensiver Umgang mit Gefühlen von Schuld und Scham
Neu zu erlernende selbstwertstärkende Verhaltensweisen und die Selbstinavlidierung sowie dysfunktionalen Grundannahmen der Betroffenen stehen sich diametral entegegen. Dies mobilisiert logischerweise bei den Patientinnen massive Scham- und Schuldgefühle, die werden sie nicht offen ausgesprochen, das Gruppengespräch völlig untergraben. Aufgrund der Tabuisierung dieser Gefühle ist diese Gefahr recht hoch (G. A. Jacob, H. Richter, C.-H. Lammers, M. Bohus, K. Lieb, 2006, in Druck).
Das Lernen der neuen Verhaltensweisen kann für die Betroffenen daher anfangs äußerst schwierig sein, da die ausgeprägten Schuld- und Schamgefühle den Aufbau angenehmer Aktivitäten zunächst torpedieren können. Mit dem beständigen Üben werden diese belastenden Gefühle nach (G. A. Jacob, H. Richter, C.-H. Lammers, M. Bohus, K. Lieb, 2006, in Druck).
Für die einzelnen Gruppenteilnehmerinnen ist es hilfreich, dass sie von den anderen Patientinnen mit ihren tabuisierten Gefühlen verstanden werden. Das offene Besprechen der Schuld- und Schamgefühle dient der Enttabuisierung und Entlastung (G. A. Jacob, H. Richter, C.-H. Lammers, M. Bohus, K. Lieb, 2006, in Druck).
(2) Realtistische Zieldefinition, die dem Selbstbild der Patientinnen Rechnung trägt
Von Anfang an steht im Selbstwertmodul eine Entwicklung positiver Selbstbewertungen in kleinen Schritten im Mittelpunkt. Das beugt einer borderline-typischen Erwartungsangst entgegen, das angestrebte endgültige Ziel nie zu erreichen (G. A. Jacob, H. Richter, C.-H. Lammers, M. Bohus, K. Lieb, 2006, in Druck).
In den Patientinnen stehen sich zwei Instanzen gegenüber. Übermächtig für die Betroffenen ist die abwertende Distanz, die die kleine selbstaufwertende Instanz kaum zu Wort kommen lässt. Das greift die dialektische Grundhaltung der DBT auf, zwischen zwei entgegengesetzten Positionen eine Synthese zu erreichen (G. A. Jacob, H. Richter, C.-H. Lammers, M. Bohus, K. Lieb, 2006, in Druck). Ein Ziel des Selbstwertmoduls ist der Waffenstillstand mit sich selbst der Patientinnen (G. A. Jacob, H. Richter, C.-H. Lammers, M. Bohus, K. Lieb, 2006, in Druck).
Diese Metapher zeigt auch die Grenzen der Selbstwertverbesserung für die Betroffenen auf. Für viele Patientinnen ist durchaus eine klinisch und subjektive Verbesserung des Selbstwertes erreichbar, jedoch bleiben sie deutlich entfernt von einem durchschnittlich "gesunden" Selbstwert (G. A. Jacob, H. Richter, C.-H. Lammers, M. Bohus, K. Lieb, 2006, in Druck).
(3) Nutzung der Gruppenressourcen
Das Gruppensetting des Selbstwertmoduls hat den wesentlichen Vorteil, dass die Borderline-Patientinnen sich gegenseitig unterstützen und motivieren zu können. Patientinnen mit anderen Störungsbildern würden sich schwerer tun, das borderline-typische Empfinden und Verhalten nachzuvollziehen (G. A. Jacob, H. Richter, C.-H. Lammers, M. Bohus, K. Lieb, 2006, in Druck).
(4) Einsatz von Humor
Eine humorvolle Gestaltung der Interventionen macht es den Patientinnen möglich, eine distanziertere Haltung zu ihren zu ihren selbstabwertenden Kognitionen einzunehmen (G. A. Jacob, H. Richter, C.-H. Lammers, M. Bohus, K. Lieb, 2006, in Druck). Dies ist förderlich für den Erfolg des Selbstwertmoduls.

Das Therapiemodul Selbstwert wurde bisher im Rahmen der DBT-Behandlung oder im Anschluss daran an der Abteilung Psychiatrie der Uniklinik Freiburg sowie der Psychiatrischen Abteilung der Charité in Berlin mit ca. 40 stationär oder ambulant behandelten Patientinnen durchgeführt, die hier dargestellte Fassung wurde stark geprägt von Rückmeldungen der Teilnehmerinnen. Die Resonanz der Patientinnen ist bisher äußerst positiv, da viele Patientinnen ihr negatives Selbstbild subjektiv als Kern ihrer Problematik erleben. Nach unserer Auffassung die Auseinandersetzung mit der Thematik, da sich die Teilnehmerinnen untereinander sehr gut verstehen und unterstützen können (G. A. Jacob, H. Richter, C.-H. Lammers, M. Bohus, K. Lieb, 2006, in Druck).
Die Teilnehmerinnen an der Uniklinik Freiburg wurden gebeten einen Fragebogen auszufüllen, mittels dessen sie ihre eigenen Eindrücke und Erfahrungen mit dem Selbstwert-Modul wiedergeben sollten. Es liegen allerdings nur von 8 Patientinnen Fragebögen vor, das liegt daran, dass die ersten Durchläufe im Anschluss mit den Patientinnen persönlich diskutiert wurde. Die bisherige Stichprobe ist sehr klein, aber die meisten Patientinnen, die das Modul durchlaufen haben, sind sehr zufrieden damit (G. A. Jacob, H. Richter, C.-H. Lammers, M. Bohus, K. Lieb, 2006, in Druck).
Lediglich zwei Patientinnen brachen die Therapie ab. Beide durchliefen nur 3 Stunden des Selbstwert-Moduls. Eine Patientin hatte neben einer Borderline-Persönlichkeitsstörung eine narzistische Problematik, was bei einem Wechsel zwischen Grandiosität und Selbstverachtung von einer extremen Abwertung anderer Personen, auch innerhalb der Therapiegruppe begleitet war. Das belastete die Gruppe stark und die Patientin brach die Therapie ab (G. A. Jacob, H. Richter, C.-H. Lammers, M. Bohus, K. Lieb, 2006, in Druck).
Die zweite Patientin, die die Therapie nach drei Stunden abbrach, litt unter einer extremen Adipositas, was zu erheblichen Einschränkungen im Therapieablauf führte und ihr Übergewicht stand beständig im Vordergrund. Sie war zwar sehr jung, hatte aber multiple körperliche Probleme durch ihr extremes Übergewicht. So konnte sie an verschiedenen Therapien leider nicht teilnehmen und brach, nachdem sie sich in den ersten 3 Stunden kaum am Selbstwert-Modul beteiligt hatte die Therapie ab (G. A. Jacob, H. Richter, C.-H. Lammers, M. Bohus, K. Lieb, 2006, in Druck).
Literatur:
Dulz, Birger; Schneider, Angela; Borderline-Störungen, 2004, Nachdruck der 2. Auflage, Schattauer
Hanh, Thich Nhat; Das Wunder der Achtsamkeit, 2001, Theseus
Jacob, G.A.; Richter H.; Lammers, C.-H.; Bohus, M.; Lieb K.; Gruppentherapiemodul zur Stärkung des Selbstwertes bei Patientinnen mit Borderline-Persönlichkeitsstörung, Verhaltenstherapie , 2006, in Druck
Niklewski, Günter; Riecke-Niklewski, Rose; Leben mit einer Borderline-Störung, 2003, Trias
Linehan, Marsha; Dialektisch Behaviorale Therapie der Borderline-Persönlichkeitsstörung, 1996a, CIP-Medien
Linehan Marsha; Trainingsmanual zur Dialektisch Behavioralen Therapie der Borderline-Persönlichkeitsstörung, 1996b, CIP-Medien
Merod, Rudi (Hrsg.); Behandlung von Persönlichkeitsstörungen, dgvt Verlag, 2005
Potreck-Rose, Friederike; Jacob Gitta; Selbstzuwendung, Selbstakzeptanz, Selbstvertrauen; Leben Lernen; Pfeiffer bei Klett Cotta, 3. Auflage, 2006
Sendera, Alice; Sendera, Martina; skills-training bei borderline- und posttraumatischer belastungsstörung, 2005, Springer Wien New York
|






|





